Die Entscheidung für eine zielgerichtete Therapie hängt von den Eigenschaften metastasierten Brustkrebses ab.
Zielgerichtete Therapien beim hormonrezeptorpositiven Brustkrebs
Für die zielgerichtete Therapie des hormonrezeptorpositiven, metastasierten Brustkrebses stehen unter anderem diese drei Wirkstoffgruppen zur Verfügung. Sie werden meistens einmal täglich als Tablette eingenommen.

iStock-1090978026_Ivan-balvan
mTOR-Hemmer und Antihormontherapie
mTOR ist die Abkürzung für „mechanistic target of rapamycin“. Das Enzym mTOR-Kinase beeinflusst bestimmte Signalwege in Krebszellen, die eine wichtige Rolle für deren Wachstum spielen. Wenn der mTOR-Signalweg überaktiv ist, können hormonrezeptorpositive Brustkrebszellen nicht mehr auf eine Antihormontherapie reagieren. Sie werden resistent. mTOR-Hemmer blockieren den mTOR-Signalweg und heben die Resistenz auf, sodass eine Antihormontherapie wieder wirken kann.
PI3K-Hemmer
Bei etwa 40 Prozent der Patientinnen mit einem hormonrezeptorpositiven Brustkrebs findet man in den Krebszellen Veränderungen des PIK3CA-Gens. Es enthält den Bauplan für das Enzym PI3Kα, das den Aufbau und das Wachstum von Zellen beeinflusst. Durch diese Mutation funktioniert das Enzym PI3Kα fehlerhaft und fördert mit unkontrollierten Wachstumssignalen die Vermehrung von Tumorzellen. PI3K-Hemmer können das fehlerhafte Enzym blockieren und damit das Tumorwachstum stoppen oder verlangsamen.
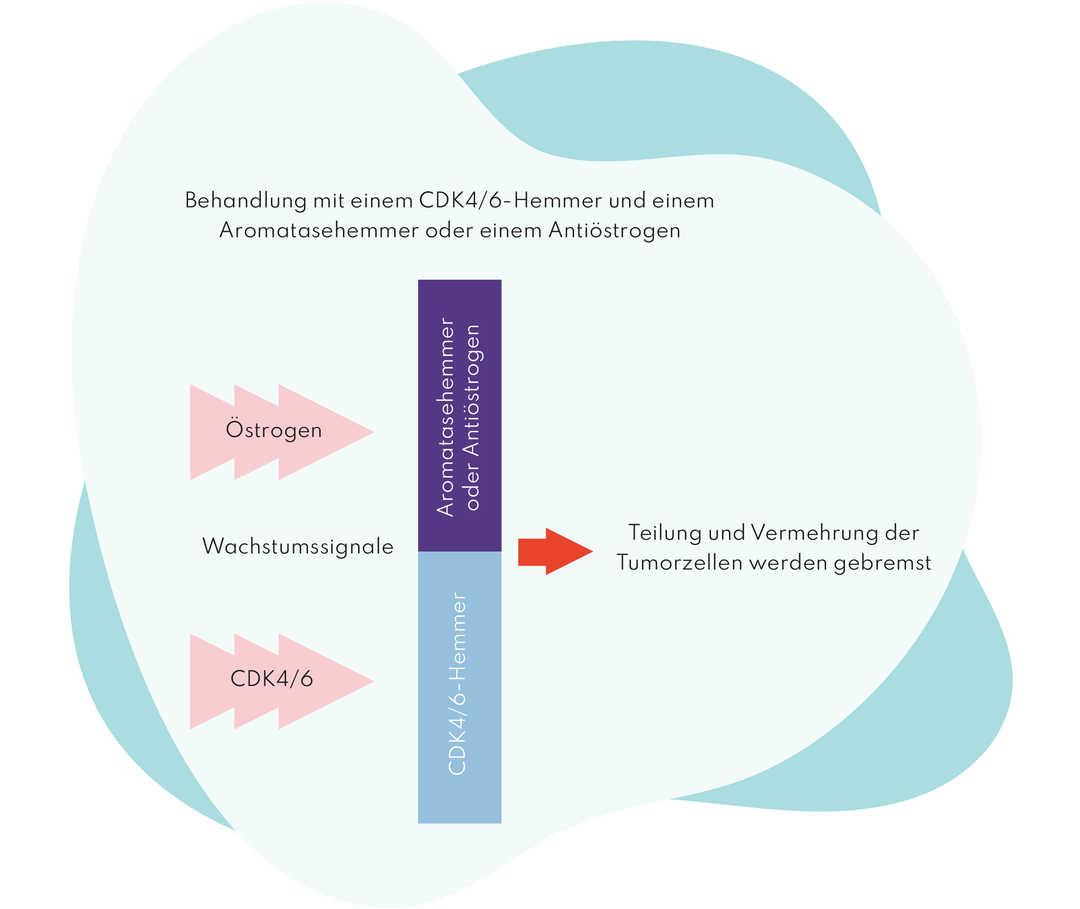
CDK4/6-Hemmer und Antihormontherapie
Die Abkürzung CDK4/6 steht für die Enzyme „zyklinabhängige Kinasen 4 und 6“. Beide beeinflussen die Zellteilung und arbeiten in hormonrezeptorpositiven Brustkrebszellen häufig überaktiv. In der Folge kann es zu einer unkontrollierten Teilung von Krebszellen und damit zum Wachstum des Krebsgewebes kommen. Außerdem entwickeln diese Krebszellen eine Resistenz gegen die Antihormontherapie. CDK4/6-Hemmer können die Vermehrung der Krebszellen bremsen und Wirksamkeit einer Antihormontherapie wieder herstellen. Meistens werden CDK4/6-Hemmer mit Aromatasehemmern kombiniert.

GUT VORBEREITET INS ARZTGESPRÄCH? DIE CHECKLISTE HILFT
Eine Brustkrebserkrankung wirft viele Fragen auf. Die Checkliste unterstützt bei der Vorbereitung auf das Arztgespräch – mit gezielten Fragen zu Erkrankung, Therapie, Rückfallrisiko und Nachsorge sowie Platz für eigene Notizen. So können Sie das Gespräch aktiv mitgestalten und gemeinsam mit Ihrer Ärztin oder Ihrem Arzt die nächsten Schritte planen.
BEISPIELE FÜR WEITERE ZIELGERICHTETE THERAPIEN
Es gibt auch zielgerichtete Substanzen für Frauen, die nicht unbedingt an einem hormonrezeptorpositiven, metastasierten Brustkrebs erkrankt sind.
VEGF-Hemmer beim HER2-negativen Brustkrebs
VEGF steht für „vascular endothelial growth factor“, was in etwa „Wachstumsfaktor für Blutgefäße“ bedeutet. Er spielt eine wichtige Rolle für das Wachstum von Tumoren und Metastasen, denn sie sind auf eigene Blutgefäße angewiesen, wenn sie eine bestimmte Größe erreicht haben. Dazu schütten die Krebszellen den Botenstoff VEGF aus, der an speziellen Bindestellen (VEGF-Rezeptoren) auf der Oberfläche von Blutgefäßzellen bindet und sie damit zur Teilung anregt. In der Folge kommt es zur Angiogenese. Das heißt, es bilden sich neue Blutgefäße, die den Tumor mit Sauerstoff und Nährstoffen versorgen. VEGF-Hemmer sind unterdrücken diese Angiogenese, weil sie die VEGF-Rezeptoren und damit die Bildung neuer Blutgefäße blockieren. Der Tumor oder die Metastase wird somit „ausgehungert“. Meistens werden VEGF-Hemmer bei Frauen mit einem HER2-negativen metastasierten Brustkrebs in Kombination mit einer Chemotherapie angewendet.
PARP-Hemmer bei erblichem Brustkrebs
PARP-1 und PARP-2 sind Abkürzungen für die Enzyme Poly(ADP-ribose)-Polymerase 1 und 2. Beide können beschädigtes Erbgut (DNA) reparieren. PARP-Hemmer blockieren diese Enzyme, sodass sich in der Krebszelle eine Menge geschädigtes Erbgut anhäuft, woran sie zugrunde geht. Manche Frauen mit einem metastasierten erblichen Brustkrebs können mit PARP-Hemmern behandelt werden.
DAS KÖNNTE SIE AUCH INTERESSIEREN

iStock-1002020774_skynesher

iStock-1176363073_pixelfit

iStock-1165365710_AscentXmedia
QUELLEN
https://www.krebsgesellschaft.de/onko-internetportal/basis-informationen-krebs/krebsarten/brustkrebs/therapie/molekularbiologische-therapie.html zuletzt abgerufen am 21.02.2023.
https://www.krebsgesellschaft.de/onko-internetportal/basis-informationen-krebs/basis-informationen-krebs-allgemeine-informationen/personalisierte-krebsmedizin.html zuletzt abgerufen am 21.02.2023.
https://www.krebsinformationsdienst.de/behandlung/gezielte-krebstherapie.php zuletzt abgerufen am 21.02.2023.
https://www.krebsinformationsdienst.de/tumorarten/brustkrebs/moderne-verfahren.php zuletzt abgerufen am 21.02.2023.
https://www.krebsinformationsdienst.de/fachkreise/nachrichten/2019/fk10-zulassung-olaparib-lynparza-brustkrebs-brca.php zuletzt abgerufen am 21.02.2023.
Patientinnenleitlinie „Brustkrebs im frühen Stadium“, „Leitlinienprogramm Onkologie“ der Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften e. V., der Deutschen Krebsgesellschaft e. V. und der Stiftung Deutsche Krebshilfe, 12/2018
Patientinnenleitlinie Metastasierter Brustkrebs, „Leitlinienprogramm Onkologie“ der Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften e. V., der Deutschen Krebsgesellschaft e. V. und der Stiftung Deutsche Krebshilfe, 12/2018
Patientenratgeber zu den AGO-Empfehlungen, herausgegeben von Wolfgang Janni und Volkmar Müller, im Namen der Kommission Mamma der Arbeitsgemeinschaft Gynäkologische Onkologie e.V. (AGO) für Patientinnen, Patienten, Angehörige und Interessierte, Zuckschwerdt Verlag, 2020




